国際痙縮治療センター
初代センター長 佐々木 庸

アジア医療貢献室 室長 胡春

副センター長 君浦 隆ノ介

担当作業療法士 唐渡 弘起

担当理学療法士 西岡 将

脳卒中は日本国内において年間30万人が発症し、300万人以上の方々が何らかの障害を有しながら生活を送られていると厚生労働省の調査で明らかになっています。痙縮は脳卒中全体の4割に発生すると言われており、運動機能を回復させる阻害因子となっている事が多いと言われています。痙縮とは錐体路と呼ばれる意識的な筋肉の収縮や運動を起こす際の経路である錐体路の異常である。Lanceは痙縮を「腱反射亢進を伴った緊張性伸張反射の速度依存性増加を特徴とする運動障害で、伸張反射の亢進に生じる上位運動ニューロン症候群の一徴候」と定義している。つまり、筋肉や腱を急激に伸張させると反射的に強く力が入ってしまうことや、意識して動かそうとすればするほど力が入り筋肉を強ばらせて動かし難くなるという特徴があります。つまり、不慣れで困難な動作であればあるほど筋肉が強ばります。そのため、歩行や階段昇降などの不安定な動作時に特に強く出現しやすい。これらの事が原因となり、実際に日常生活動作能力を制限していることはよくあります。
痙縮治療は従来型の徒手的なリハビリテーションだけでは劇的変化を起こすことはほとんどなく、中等度以上の痙縮が発生した時点で、運動機能やADLの回復が困難となるケースが非常に多いです。そのため、下肢は制限や制動付の装具で補い歩く以外方法は無く、上肢に関しては下肢に比べ緻密な作業能力が求められる為、殆どのケースが廃用手もしくは補助手になっていました。
しかし、近年、ボツリヌス療法やITB療法などの痙縮治療薬の出現や、反復経頭蓋磁気刺激療法(repetitive transcranial magnetic stimulation : rTMS)による頭部を傷つけることなく、直接的に大脳皮質の神経可塑性調整(Neural plasticity modulation、以下NPM)ができる医療機器などの登場により、痙縮の治療が可能となりました。治療回数には個人差はありますが、なかには痙縮を改善しただけで著しく運動機能の回復を認めることもあります。さらに上質で集中的なリハビリテーションや機能的な装具療法などを併用することで、より効果的な機能とADLの回復を促すことが可能です。
以上の事から、当センターでは、痙縮治療とリハビリテーションを併用することをお勧めしていますが、症状に応じて治療方法は選択しています。場合によっては入院加療が必要となる事もございます。また、効果については症状によって差はございます。ご理解のほど宜しくお願い致します。ご不明な点等御座いましたらお気軽にご相談ください。
痙縮治療について
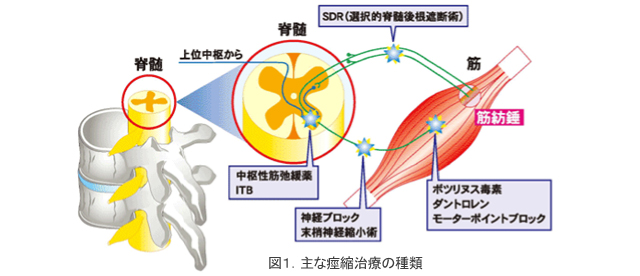
当院では3つの痙縮治療(図1.参照)を実施しています。
ボツリヌス療法
局所的な痙縮治療を行う際に有効性が高いと言われています。本邦では2010年10月より保険適応となり、痙縮筋に直接注射をして末梢神経終末の脳化学伝達物質の放出を止めることが目的に行います。個人差はありますが効果は当日より現れ、3カ月程度効果が持続すると言われています。

②ITB( intrathecal baclofen therapy)療法
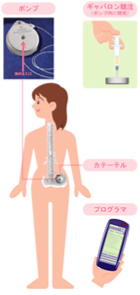
重度痙性麻痺に対して、本邦では2006年4月に医療保険での適応となっています。ITB療法には、持続施注用のポンプの埋め込みが必要となります。2~3ヶ月に1度薬剤の補充が必要であり、ポンプの電池寿命は5~7年とされています。電池の交換には手術が必要となります。
③rTMS(repetitive transcranial magnetic stimulation反復気頭蓋磁気刺激)

脳卒中の回復過程で起こる大脳皮質間の解放現象を起因とする。大脳皮質の興奮のアンバランスを調整する。頭を傷つけずに、直接的に脳へ磁気刺激を与える事ができます。脳卒中においては上肢・手指機能において効果が出やす く、他にも急性期~回復期段階の下肢機能、半側空間無視、失語症などにも効果を認めるという報告がされています。














